特に、下記記事の(中)が重要だ。
〈進化する免疫療法〉(上)がん攻撃力 より強く
免疫細胞で難病治す タカラバイオ、実用化へ
[会員限定記事]体の免疫機能でがんを治療する免疫療法が進化している。免疫細胞を遺伝子改変し、がんへの攻撃力を高める治療法が米国で8月に希少がん向けに承認を受けた。日本でもタカラバイオなどが実用化を目指す。これまで治療が困難だったがんを治す免疫療法の最前線に迫る。
「1回の投与で明らかに効いている」。国立がん研究センター中央病院の川井章科長は、2017年から同病院などで実施した臨床試験(治験)のデータを見て驚いた。
希少がんの一種で腕や脚の筋肉などにできる「滑膜肉腫」の患者8人にタカラバイオの開発した薬剤を投与した。患者は従来の薬物治療などでは進行や再発を抑えられなかったが、投与後に半数でがんが縮小した。
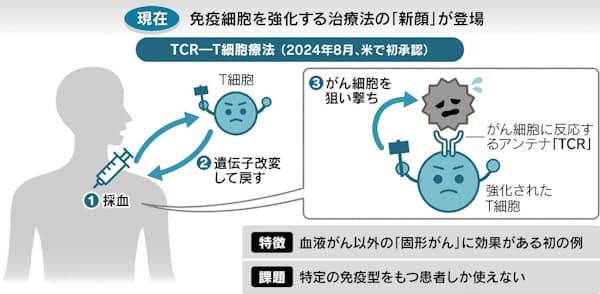
この薬剤は「TCR-T細胞」と呼ばれる。免疫細胞の一種のT細胞を強化して治療に使う。患者からT細胞を取り出して遺伝子を改変し、がん細胞の目印となるたんぱく質に反応するアンテナのような分子「T細胞受容体(TCR)」を持たせて体内に戻す。

タカラバイオは25年度中に承認申請を目指す。同社の田中舞紀執行役員は「滑膜肉腫で承認のめどが立てば、適応拡大に向けた開発を進めたい」と話す。
この薬剤が目印とする分子は肺がんや食道がんなどの一部でも生じるため応用できる。こうしたがん患者を対象にカナダ・トロント大学の連携病院が治験中だ。
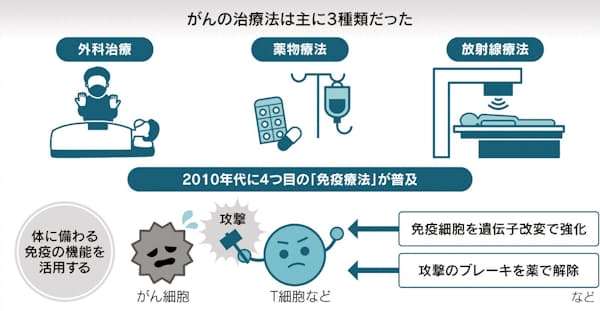
がん細胞は正常な細胞の遺伝子が変異してできる。細胞表面にあるたんぱく質も正常細胞と似ていることが多く、免疫細胞には見分けがつきにくく攻撃しづらい。がんの目印を免疫細胞に「教え」て、攻撃しやすくする。
免疫療法の登場までがんの治療法は主に3種類だった。手術でがんを取り去る外科治療、抗がん剤などで攻撃する薬物療法、放射線で壊す放射線療法だ。10年代、画期的な効果をもつがん免疫薬「オプジーボ」などが登場し4つ目の治療法として確立した。
海外ではTCR-Tの実用化が24年に始まった。8月、創薬スタートアップの英アダプティミューン・セラピューティクスの開発品が滑膜肉腫向けに米食品医薬品局(FDA)の承認を初めて受けた。同社による44人対象の治験では患者の4割でがんが縮小し、5%ではがんが無くなった。
肉腫患者や研究者を支援する米肉腫財団のブランディ・フェルサー最高経営責任者(CEO)は「何十年もの間、滑膜肉腫の治療の選択肢は限られていた。承認によって患者に新たな希望が生まれた」と歓迎する。
免疫細胞を強化する治療法の中では「CAR-T細胞療法」が先行する。TCR-Tとはアンテナを構成する分子が違うが、がんの目印に反応して攻撃するのは同じだ。米国では17年、日本でも19年に承認された。
ただ、これまでに承認されたのは全て血液がん向けで、全がんの約9割を占める固形がん向けの実用化はまだだ。がんの適切な目印が見つからなかったり、免疫細胞ががんに十分集まらなかったりするためだ。この壁を乗り越える研究も進む。
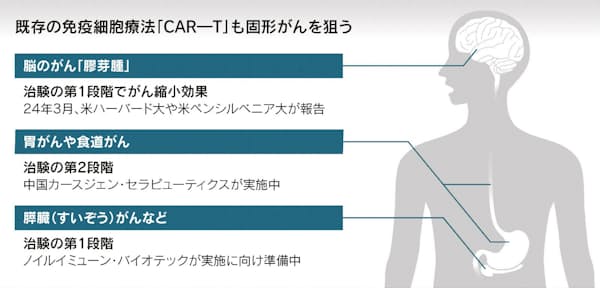
「24年は脳腫瘍向けCAR-Tのブレークスルーの年だ」。大阪大学の保仙直毅教授は語る。米ハーバード大学が3月、脳にできる固形がんの「膠芽腫(こうがしゅ)」に対する治験結果を発表した。治療の難しいがんの代表例で、発症から1年程度で患者の半数が死亡するとされる。
3人の患者にCAR-Tを投与したところ全員でがんが小さくなり、うち1人では効果が半年以上続いた。チームは以前、がん細胞の1つの分子に反応するCAR-Tを試したが十分な効果が出なかった。
今回は2つの分子を同時に狙うCAR-Tを作り、攻撃の範囲を広げた。免疫細胞を脳内に直接注入し、がん組織に集まりやすくしたことも治療効果につながったとみられる。
肺や胃など、患者数の多い固形がん向けにも技術開発が進む。免疫細胞療法の課題はコストだ。例えば、CAR-T細胞療法は1回で約3千万円かかる。患者以外の細胞からCAR-Tを作って量産するなど、治療費抑制を狙う研究も活発だ。
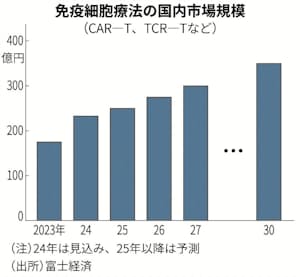
富士経済によるとCAR-T、TCR-Tなどの細胞治療製品の国内市場規模は30年に23年比2倍の350億円に達する見通しだ。
治療効果を高めるには、がんの目印によく反応するアンテナの構造を見つけるのも重要だ。ただ、有望な構造の発見まで10年かかる例もある。24年のノーベル化学賞のテーマになった人工知能(AI)によるたんぱく質の構造予測技術が役立つ。
たんぱく質同士の相互作用を高精度に予測できれば、有望な構造の候補をAIで選別でき、素早い開発につながる。阪大の保仙教授は「糖鎖の変化などでできる複雑な目印も狙いやすくなる」とみる。AI活用が免疫療法の進化を後押ししそうだ。
免疫細胞で難病治す タカラバイオ、実用化へ
体の免疫機能でがんを治療する免疫療法が進化している。免疫細胞を遺伝子改変し、がんへの攻撃力を高める治療法が米国で8月に希少がん向けに承認を受けた。日本でもタカラバイオなどが実用化を目指す。これまで治療が困難だったがんを治す免疫療法の最前線に迫る。

「1回の投与で明らかに効いている」。国立がん研究センター中央病院の川井章科長は、2017年から同病院などで実施した臨床試験(治験)のデータを見て驚いた。
希少がんの一種で腕や脚の筋肉などにできる「滑膜肉腫」の患者8人にタカラバイオの開発した薬剤を投与した。患者は従来の薬物治療などでは進行や再発を抑えられなかったが、投与後に半数でがんが縮小した。

この薬剤は「TCR-T細胞」と呼ばれる。免疫細胞の一種のT細胞を強化して治療に使う。患者からT細胞を取り出して遺伝子を改変し、がん細胞の目印となるたんぱく質に反応するアンテナのような分子「T細胞受容体(TCR)」を持たせて体内に戻す。

タカラバイオは25年度中に承認申請を目指す。同社の田中舞紀執行役員は「滑膜肉腫で承認のめどが立てば、適応拡大に向けた開発を進めたい」と話す。
この薬剤が目印とする分子は肺がんや食道がんなどの一部でも生じるため応用できる。こうしたがん患者を対象にカナダ・トロント大学の連携病院が治験中だ。
がん細胞は正常な細胞の遺伝子が変異してできる。細胞表面にあるたんぱく質も正常細胞と似ていることが多く、免疫細胞には見分けがつきにくく攻撃しづらい。がんの目印を免疫細胞に「教え」て、攻撃しやすくする。
免疫療法の登場までがんの治療法は主に3種類だった。手術でがんを取り去る外科治療、抗がん剤などで攻撃する薬物療法、放射線で壊す放射線療法だ。10年代、画期的な効果をもつがん免疫薬「オプジーボ」などが登場し4つ目の治療法として確立した。
海外ではTCR-Tの実用化が24年に始まった。8月、創薬スタートアップの英アダプティミューン・セラピューティクスの開発品が滑膜肉腫向けに米食品医薬品局(FDA)の承認を初めて受けた。同社による44人対象の治験では患者の4割でがんが縮小し、5%ではがんが無くなった。
肉腫患者や研究者を支援する米肉腫財団のブランディ・フェルサー最高経営責任者(CEO)は「何十年もの間、滑膜肉腫の治療の選択肢は限られていた。承認によって患者に新たな希望が生まれた」と歓迎する。

免疫細胞を強化する治療法の中では「CAR-T細胞療法」が先行する。TCR-Tとはアンテナを構成する分子が違うが、がんの目印に反応して攻撃するのは同じだ。米国では17年、日本でも19年に承認された。
ただ、これまでに承認されたのは全て血液がん向けで、全がんの約9割を占める固形がん向けの実用化はまだだ。がんの適切な目印が見つからなかったり、免疫細胞ががんに十分集まらなかったりするためだ。この壁を乗り越える研究も進む。
「24年は脳腫瘍向けCAR-Tのブレークスルーの年だ」。大阪大学の保仙直毅教授は語る。米ハーバード大学が3月、脳にできる固形がんの「膠芽腫(こうがしゅ)」に対する治験結果を発表した。治療の難しいがんの代表例で、発症から1年程度で患者の半数が死亡するとされる。
3人の患者にCAR-Tを投与したところ全員でがんが小さくなり、うち1人では効果が半年以上続いた。チームは以前、がん細胞の1つの分子に反応するCAR-Tを試したが十分な効果が出なかった。
今回は2つの分子を同時に狙うCAR-Tを作り、攻撃の範囲を広げた。免疫細胞を脳内に直接注入し、がん組織に集まりやすくしたことも治療効果につながったとみられる。
肺や胃など、患者数の多い固形がん向けにも技術開発が進む。免疫細胞療法の課題はコストだ。例えば、CAR-T細胞療法は1回で約3千万円かかる。患者以外の細胞からCAR-Tを作って量産するなど、治療費抑制を狙う研究も活発だ。

富士経済によるとCAR-T、TCR-Tなどの細胞治療製品の国内市場規模は30年に23年比2倍の350億円に達する見通しだ。
治療効果を高めるには、がんの目印によく反応するアンテナの構造を見つけるのも重要だ。ただ、有望な構造の発見まで10年かかる例もある。24年のノーベル化学賞のテーマになった人工知能(AI)によるたんぱく質の構造予測技術が役立つ。
たんぱく質同士の相互作用を高精度に予測できれば、有望な構造の候補をAIで選別でき、素早い開発につながる。阪大の保仙教授は「糖鎖の変化などでできる複雑な目印も狙いやすくなる」とみる。AI活用が免疫療法の進化を後押ししそうだ。
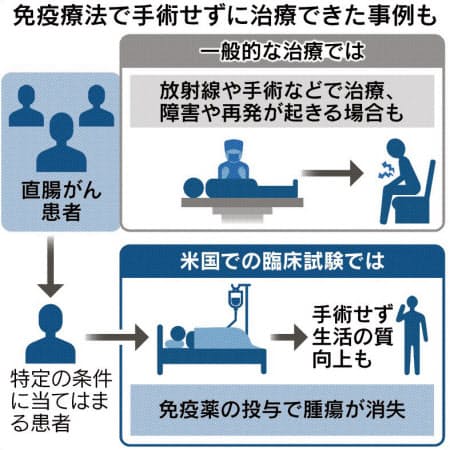
〈進化する免疫療法〉(中)がん手術 一部で不要に 患者ごとの治療きめ細かく 遺伝子手掛かりに薬投与
- 2024/11/19付
- 日本経済新聞 朝刊
- 2024/11/19付
- 日本経済新聞 朝刊

0 件のコメント:
コメントを投稿